吸入薬処方で考える様々な事。その1
COPD、喘息に関して治療の根幹は吸入薬である事に疑い様は無く、様々なエビデンスが創出されています。
ただ臨床試験での効果には、コンプライアンスが維持されている事が前提となる事と、実臨床で診ている患者と臨床試験で組み入れられた患者層が一致しているかを考える事が重要かと思います。
3剤吸入(ICS/LABA/LAMA)に関する最も有名な論文の一つであるIMPACT study (N Engl J Med 2018; 378:1671-1680) を例に挙げて説明します。
(略語 ICS:吸入ステロイド、LABA:長時間作用型β2刺激薬、LAMA:長時間作用型抗コリン薬)
FLAME study (N Engl J Med 2016; 374:2222-2234)を元に以前は中等症以上のCOPDへの吸入薬はLABA/LAMAが主流でした。ただ中等症~重症COPD患者にICSを追加する事で1秒量の減少を低下させる事が出来て、COPD増悪の頻度も減らせる事が出来るものの肺炎の頻度は増加する事が知られていました。(N Engl J Med 2014; 371:1285-1294、N Engl J Med 2020; 383:35-48、N Engl J Med 2007; 356:775-789)
そこで、ICS/LABA/LAMA3剤を合剤にして一つのデバイスにまとめてしまい治療した場合どうなるかを検討した試験がIMPACT試験です。がっつりグラクソスミスクラインの支援を受けた試験です。
結果としては、中等症~重症のCOPD増悪が生じる頻度は3剤(ICS/LABA/LAMA)群で0.91/year、ICS/LABA群で1.07/year (HR:0.85 ,95%CI: 0.80-0.95)、LABA/LAMA群で1.21/year (HR:0.75 ,95%CI: 0.70-0.81) であり優位に3剤で増悪頻度は減少したとの事でした。
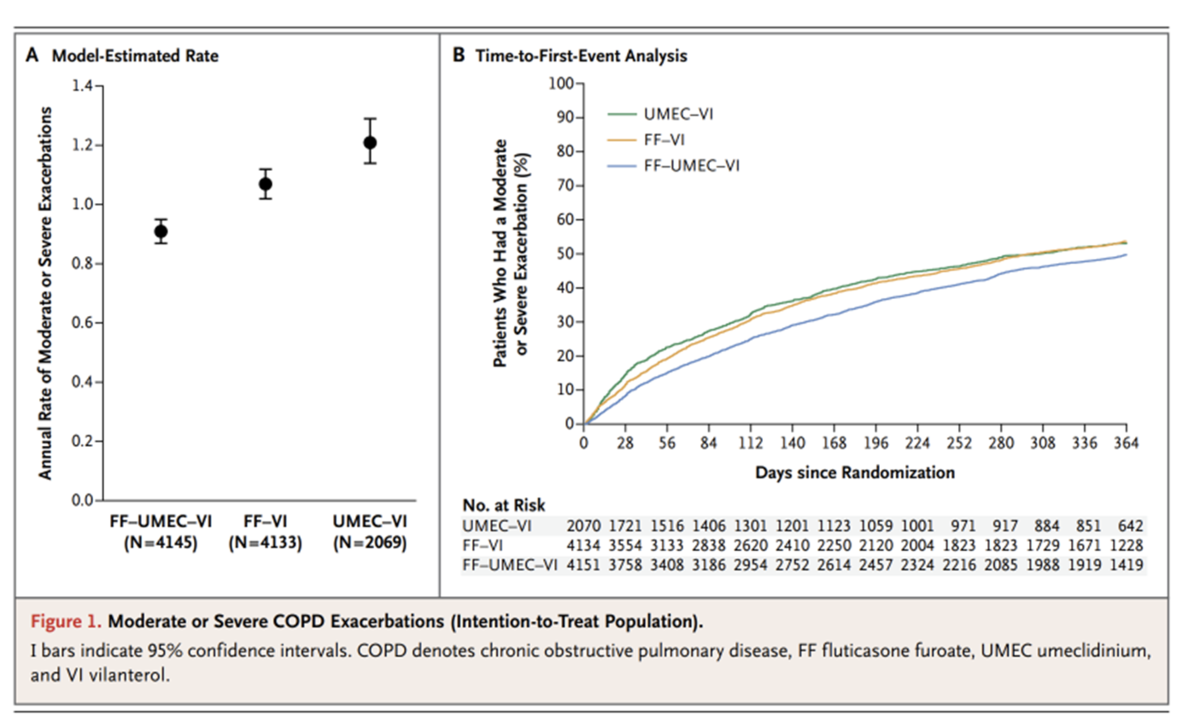
肺炎の頻度に関しては3剤群で8%、ICS/LABA群で7%、LABA/LAMA群で5%とLABA/LAMAとLABA/LAMA群で肺炎の合併症が低い傾向にあるとの事です。(HR:1.53 95%CI:1.22-1.92; P<0.001) ただ肺炎自体は軽症が多かったとの事です。
これを元にCOPDに対しても3剤(ICS/LABA/LAMA)で治療する事が増えている印象です。
ただ今回のIMPACT試験に関して注目すべきはその”method”と”患者背景”です。
組み入れられているのは、
・40歳以上のCOPD患者
・CAT(COPD Assesment Test) 10点以上
・%1秒量:50%未満で少なくとも1回以上の中等症~重度のCOPD増悪歴が過去1年以内にある。
・%1秒量:50~80%で2回以上の中等症のCOPD増悪もしくは1回の重度のCOPD増悪が過去1年以内にある。
・ランダム化される2週間は元々の吸入薬を継続出来る。
とされています。
中等症の増悪:抗菌薬や全身ステロイド投与が必要であるが、外来で治療可能。
重症の増悪:入院が必要もしくは死亡症例。
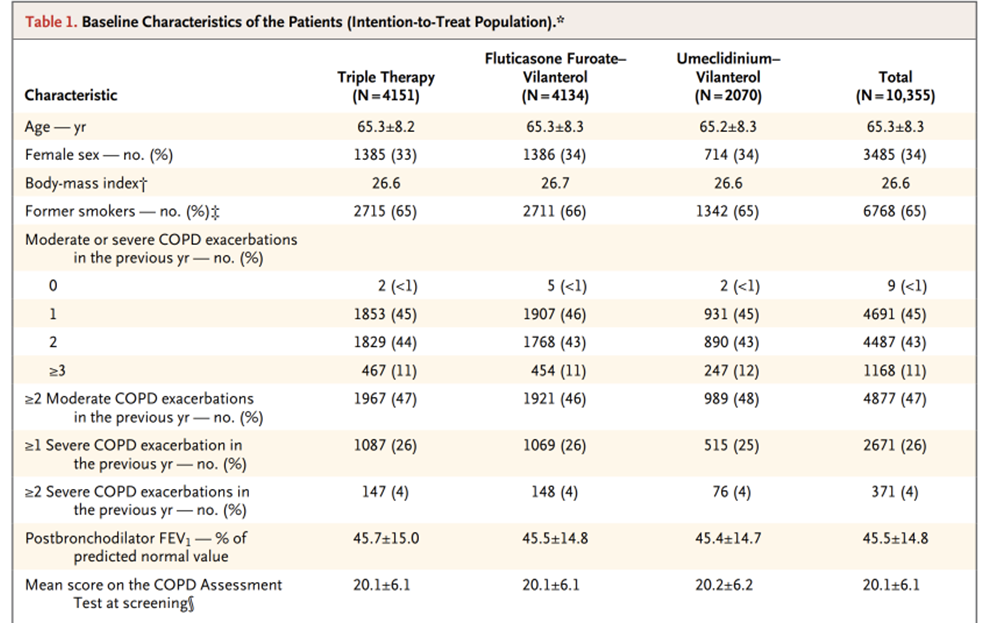
それを元に組み入れられた患者数が10355人で、それらの患者背景がtable1にまとめられています。
さて、色々と考えさせられる事があります。
実臨床で出会うCOPD患者はどんな感じでしょうか?
普通は高齢で痩せている男性が多いかと思います。
先程のIMPACT試験では年齢の中央値が65.3歳で、BMIの中央値が26.6(!)
そこそこ若くて、体格がしっかりしたCOPD患者が対象になっているのです。その様な方々が少なくとも1年以内に1回は全身ステロイドが必要か入院する様な増悪をしているって普通にある事でしょうか。COPDだけでなく、喘息発作の要因も重なっているとも考えられるかもしれません。ICSを加える事が有利な結果になりそうですね。
COPDに関する臨床研究で喘息要素を除外しても半数程度は喘息の特徴を有していたとの報告もあります。
実際に今、あなたが診ているCOPD患者さんと臨床試験での患者背景が似ているかどうかを判断する事は重要で、盲目的に"positive study"を信じる事は危険な事かと思われます。
(余談:COPDには2パターンありpink pufferとblue bloaterがあります。pink pufferは日本人で多い様な、痩せ型で気腫肺優位なCOPD。(図左)それに対してblue bloaterは慢性気管支炎タイプが多く、痰の量が多いと言われています。(図右)blue bloaterと言われているのは体格が良く、容易にチアノーゼを呈するからとされていて欧米に多いタイプのCOPDみたいです。前述のIMPACT試験の患者層でBMIが比較的高いのはblue bloater タイプが多く組み入れられているからかもしれません。ちなみにIMPACT試験では日本人の割合は4%との事です。) Int J Chron Obstruct Pulmon Dis
. 2019 Dec 6;14:2849-2861.

(ネッター解剖学より)
IMPACT試験ではアドヒアランスの維持と増悪しているかどうかの判断のために電子日記を用いて症状などを毎朝記録する必要がありました。アドヒアランス不良と吸入デバイスの操作ミスは考慮されていない事になります。これも実臨床とは乖離している事かと思われます。
実臨床では吸入薬のアドヒアランスを維持する事は難しいです。当たり前ですが、アドヒアランスを維持出来れば、症状コントロール、肺機能も良好になり、医療コストの低下にもなるという報告もあります。(Respiratory Medicine (2013) 107, 1481e1490)
吸入デバイスの誤使用も重要な問題です。
一つ論文を紹介させて頂きます。
Eur Respir J 2017; 49: 1601794
実臨床での吸入デバイス手技とCOPD増悪の関係を明らかにする事を目的とした論文です。フランスの212施設の家庭医(GP)、50人の呼吸器内科医が参加し、2935人のCOPD患者が対象となりました。
評価されたデバイスは、
・ブリーズヘラー
・ハンディヘラー
・pMDI
・レスピマット
・タービュヘラー
が対象です。エリプタ製剤は含まれていませんでした。
それぞれデバイスを使用する手順のどこに失敗があったかと言うと、、
・ブリーズヘラー
カプセル挿入のミス、噴霧するためのボタンを押して離す過程でのミス、吸入後もカプセル内に吸入薬が残っている。
レバーの操作ミス、残数が無いにもかかわらず吸入した。
・ハンディヘラー
カプセル挿入ミス、噴霧するためのボタンを押して離す過程でのミス、吸入後もカプセル内に吸入薬が残っている。(当然ながらブリーズヘラーと同じ様なミスです)
・pMDI
吸入タイミングが合わない
・レスピマット
装置内にカートリッジがない、用量カウンターに用量が残っていないにもかかわらず操作してしまった。台座のねじれの失敗、手の動作と吸入の同期不良。
・タービュヘラー
グリップを時計回りに回し、反時計回りに「カチッ」と音がするまで回す過程でのミス、用量カウンターに用量が残っていないにもかかわらず操作する。
この論文ではデバイスにかかわらず操作ミスは50%以上でみられたとの事です。
デバイス毎には
ブリーズヘラー:15.4%
ディスカス:21.2%
ハンディヘラー:29.3%
pMDI:43.8%
レスピマット:46.9%
タービュヘイラー:32.1%
で操作ミスがあったとの事で、ブリーズヘラーが最もミスが少なく、レスピマットが最もミスが多かったとの結論になっていました。
また、重度のCOPD悪化のために過去3ヶ月間に入院や救急外来を必要とした患者の割合は、エラーがない場合は3.3%(95%CI 2.0-4.5)、重大なエラーがある場合は6.9%(95%CI 5.3-8.5)(OR 1.86、95%CI 1.14-3.04、p<0.05)であったとの事です。
デバイス操作ミスは重要な問題にも関わらず、過小評価されているかも知れません。
(というか、デバイスミスに気づけていないし、重要な問題と認識されていないかも知れません)
初めて処方された場合は、薬剤師もしくは看護師などから吸入手技の説明がされるはずですが、再指導されている頻度は少なく、55.3%の薬剤師は手技の再指導はしていないとの事です。(長瀬 洋之 他: アレルギー・免疫 2013; 20(9),1332-1347)
高齢者へ吸入薬を処方する時には定期的に正しく吸入出来ているかをモニタリングするシステムが必要かも知れません。
その2に続く。(はず)